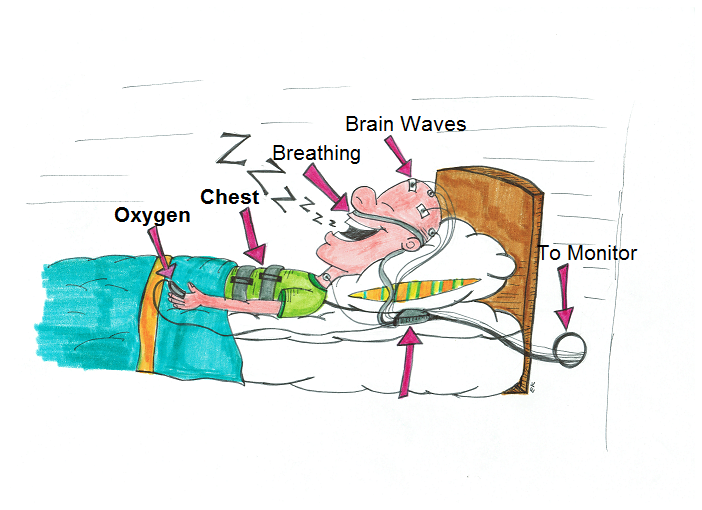
من دکتر مصطفی امیری هستم؛ بهعنوان متخصص مغز و اعصاب و فلوشیپ اختلالات خواب، هر هفته بیماران زیادی را میبینم که با خستگی مزمن، خروپفهای بلند، تپش قلبهای نیمهشب، یا حتی «پرتابشدن» از رختخواب بهدلیل حرکات خشن در خواب مراجعه میکنند. در بسیاری از این موارد، تست خواب (Sleep Study) بهترین راه برای رسیدن به تشخیص دقیق و درمان مؤثر است. این متن را طوری نوشتهام که هم برای بیماران شفاف و مطمئن باشد و هم برای همکاران، بهروز و مبتنی بر منابع معتبر علمی.
تست خواب چیست؟
پلیسومنوگرافی (Polysomnography/PSG) یک ثبتشبانهٔ چندکاناله از فعالیت مغز (EEG)، حرکات چشم (EOG)، تونوس عضلهٔ چانه (EMG)، جریان و تلاش تنفسی، اکسیژن خون، ضربان قلب و حرکات اندامهاست. هدف، تبدیل «حدسهای بالینی» به دادههای قابلاندازهگیری است تا بدانیم کِی و چرا خواب شما مختل میشود.
نسخهٔ خانگی تشخیص وقفهٔ تنفسی خواب (HSAT) ابزار سادهتری است که در منزل انجام میشود و برای برخی بزرگسالان «بدون پیچیدگی» که مشکوک به آپنهٔ خواب متوسط تا شدید هستند، میتواند جایگزین PSG باشد. (این توصیه در بیانیهٔ بهروزشدهٔ آکادمی طب خواب آمریکا در ۱ مه ۲۰۲۵ تأکید شده است.)
چه اختلالاتی با تست خواب تشخیص داده میشوند؟
آپنهٔ انسدادی خواب (OSA) و سایر اختلالات تنفسی مرتبط با خواب
اختلال رفتار خوابِ رم (RBD)؛ همان «بازیکردنِ رؤیا» که نیازمند PSG بههمراه ویدئو و ارزیابی ازبینرفتن آتونىِ رم است. معیارهای تشخیصی بهروزشده در ICSD-3-TR (2023) آمدهاند.
نارکولپسی و خوابآلودگی روزانهٔ شدید؛ با کمک MSLT (آزمون چرت روزانه) طبق پروتکلهای بهروزشدهٔ ۲۰۲۱.
اختلال حرکت اندامها در خواب (PLMD) و بیقراری پا (برای افتراق و همزمانیها). راهنمای ۲۰۲۴ درمان RLS/PLMD به ارتباط با PSG اشاره دارد.
صرع شبانه/پاراسمُنیها (با PSG ویدئویی و در صورت لزوم EEG گسترده).
چه کسانی باید تست خواب بدهند؟
خروپف بلند، خفگیهای شبانه، قطع تنفسهای گزارششده، خوابآلودگیِ روزانه و فشار خون مقاوم
حرکات خشن در خواب، سقوط از تخت، فریادهای شبانه (شک به RBD)
خوابآلودگی شدید بدون علت، یا شک به نارکولپسی (نیازمند PSG شب قبل + MSLT)
حرکات تکراری پاها در خواب، یا بیدارشدنهای مداوم با درد/کرامپ پا (برای PLMD)
نکتهٔ مهم: برای بیخوابی مزمنِ بدون علایمِ هشدار، معمولاً تست خواب لازم نیست؛ درمان استاندارد، CBT-I است (راهنمای ۲۰۲۱ AASM). اگر اما شک به آپنه، PLMD یا RBD دارید، PSG میتواند ضروری شود.
انواع تستهای خواب (مقایسهٔ سریع)
نوع تست کِی پیشنهاد میشود چه میسنجد مزیت محدودیت
PSG شبانه در کلینیک طیف وسیع اختلالات (OSA، RBD، PLMD، تشنج) مغز، تنفس، اکسیژن، قلب، عضله، ویدئو استاندارد طلایی نیاز به حضور در مرکز
HSAT (خانگی) بزرگسالان بدون پیچیدگی، مشکوک به OSA متوسط/شدید تنفس و اکسیژن (کانالهای محدود) راحت، هزینه کمتر برای RBD/PLMD/صرع مناسب نیست؛ در موارد پیچیده توصیه نمیشود
MSLT شک به نارکولپسی/خوابآلودگی شدید نهفتگی به خواب و ورود به REM پروتکل دقیق ۲۰۲۱ نیاز به PSG شب قبل و کنترل دارویی
MWT سنجش توان بیدارماندن (شغلی/ایمنی) لگاریتم بیداری ارزیابی عملکردی جایگزین تشخیص نیست
اکتیگرافی/پوشیدنیها الگوی خواب-بیداری و ریتم شبانهروزی حرکت/نور طولانیمدت و ارزان دقت مرحلهبندی خواب پایینتر از PSG؛ برای تشخیص OSA جایگزین PSG نیست.
تست خواب چگونه انجام میشود؟ (از الف تا ی)
۱) آمادهسازی
شام سبک؛ کافئین و الکل نخورید؛ موها تمیز و بدون ژل/روغن تا الکترودها خوب بچسبند.
داروها را طبق تجویز ادامه دهید، مگر اینکه برای MSLT طبق پروتکل ۲۰۲۱ نیاز به قطع/تنظیم باشد (با نظر پزشک).
۲) نصب سنسورها و شروع ثبت
تکنسین الکترودهای EEG/EOG/EMG و سنسورهای تنفسی/اکسیژن را نصب میکند؛ اگر شک به پاراسمُنی/صرع باشد، ویدئو همزمان ضبط میشود. تعریف و امتیازدهی رویدادها مطابق ویرایش سوم ۲۰۲۳ «راهنمای نمرهگذاری AASM» است که اجرای آن تا پایان ۲۰۲۳ برای مراکز اعتباربخشیشده الزامی شد.
۳) صبح فردا: جداسازی سنسورها و ارزیابی اولیه
پس از ثبت، دادهها با استانداردهای بهروز AASM بازبینی و امتیازگذاری میشوند (خواب N1/N2/N3/REM، وقفهها، افت اکسیژن، میکروبیداریها، حرکت اندامها و…)، سپس گزارش نهایی آماده میشود.
نتایج شما چه معنایی دارند؟
شاخص وقفه-کاهش تنفسی (AHI)
AHI تعداد آپنه/هیپوپنه در هر ساعت خواب است و برای درجهبندی شدت OSA استفاده میشود:
خفیف: ۵ تا <۱۵ | متوسط: ۱۵ تا <۳۰ | شدید: ≥۳۰ رویداد/ساعت (بزرگسالان). این طبقهبندی در منابع جدید نیز به همین صورت گزارش میشود.
در کودکان آستانهها پایینترند و AHI >1 غیرطبیعی محسوب میشود؛ تفسیر باید کودکمحور باشد.
سایر شاخصهای مهم
ODI (تعداد افتهای اکسیژن)، RDI (شامل رویدادهای محدودیت جریان + میکروبیداری)، PLMI (حرکتهای دورهای اندام) و نسبت REM/N3 به تصمیم درمانی کمک میکنند. چارچوب گزارشدهی این پارامترها در نسخهٔ ۲۰۲۳ راهنمای امتیازدهی AASM آمده است.
HSAT برای چه کسانی مناسب یا نامناسب است؟
مناسب: بزرگسالان بدون بیماریِ همراه پیچیده (قلبی-ریوی پیشرفته، نوروموسکولار، مصرف اُپیوئید مزمن، سکتهٔ اخیر و…)، با احتمال بالای OSA متوسط/شدید.
نامناسب: شک به RBD/PLMD/صرع، بیخوابیِ غالب، چاقی مُفرط با هیپوونتیلاسیون، یا نتایج خانگیِ «منفی/نامطمئن» با شک بالینیِ باقیمانده—که در این موارد باید PSG انجام شود. (بیانیهٔ بهروزشدهٔ AASM در ۲۰۲۵)
پروتکلهای تخصصی: MSLT و MWT
MSLT پس از یک شب PSG استاندارد انجام میشود؛ کنترل داروها، محرکها، و کافیبودن خواب الزامی است. هدف، سنجش نهفتگی خواب و ورود زودرس به REM برای تشخیص نارکولپسی/اختلالات خوابآلودگی. (پروتکلهای ۲۰۲۱)
MWT توان بیدارماندن را میسنجد (برای رانندگان حرفهای، مسئولیتهای ایمنی). استفادهٔ درست از این آزمون نیازمند تعریف سؤال بالینی دقیق است.
آیا پوشیدنیها/اپها جای PSG را گرفتهاند؟
نه. پوشیدنیها برای پیگیری طولانیمدت الگوهای خواب و تغییرات سبک زندگی مفیدند، اما برای تشخیص دقیق مرحلههای خواب و رویدادهای تنفسی به پای PSG نمیرسند؛ مرورهای تازه نیز این محدودیت را تأیید کردهاند.
از تشخیص تا درمان: گام بعدی چیست؟
اگر OSA تأیید شود، گزینهٔ پایه PAP (CPAP/APAP) است؛ انتخاب بین CPAP و APAP بر اساس تحمل و پاسخ بیمار انجام میشود (راهنمای AASM). در عدمتحمل CPAP، مسیرهای ارجاع جراحی/کاهش وزن طبق دستورالعملهای جدید مطرحاند.
آمادگی طلایی برای یک تست خواب بینقص (چکلیست)
یک شب قبل، خوابتان را بسیار کم یا بسیار زیاد نکنید.
کافئین، الکل و نیکوتین عصرگاهی را حذف کنید.
برای MSLT طبق پروتکل ۲۰۲۱، راهنمای قطع/تنظیم داروهای خوابآور/محرک را از پزشک بگیرید.
اگر RBD/پاراسمُنی مطرح است، ویدئوهای خانگیِ اپیزودها و شرححال شاهد خواب را همراه بیاورید.
موها تمیز و خشک؛ بدون کرم/روغن روی پوست صورت/سینه برای چسبندگی بهتر سنسورها.
لیست داروها، دستگاههای کاشتنی (مثلاً ضربانساز) و بیماریهای همراه را ثبت کنید.
پرسشهای پرتکرار (FAQ)
آیا تست خواب درد دارد؟
خیر. فقط چسبگذاری و سیمها را حس میکنید. اکثر افراد همان شب به خواب میروند.
اگر در تست خواب نتوانم بخوابم چه میشود؟
اتاقها برای آرامش بهینه شدهاند؛ و حتی با خواب کمتر از معمول هم دادههای قابلاستفاده جمع میشود. در صورت نیاز، راهکارهای رفتاری یا تکرار مطالعه مطرح میشود.
AHI من ۹ است؛ یعنی چه؟
در بزرگسالان AHI=9 در محدودهٔ خفیف است. تصمیم درمانی به علایم، comorbidity، افتهای اکسیژن و ترجیحات شما بستگی دارد. (برای مرجع شدت، نگاه کنید بالا.)
بیخوابی دارم؛ آیا لازم است PSG بدهم؟
معمولاً نه؛ CBT-I درمان خط اول است. PSG زمانی ارزش دارد که شک به آپنهٔ خواب، PLMD یا RBD وجود داشته باشد.
آیا تست خواب درد دارد یا خطرناک است؟
خیر. تست خواب غیرتهاجمی است؛ شما فقط حسِ چسب الکترودها و کمربندهای نرم روی قفسهٔ سینه و شکم را دارید. برای اغلب افراد هیچ عارضهای ایجاد نمیکند و بلافاصله پس از جداسازی سنسورها میتوانید به روال روزانه برگردید.
اگر شب تست خواب «خوابم نبرد» چه میشود؟ اتاقها برای آرامش طراحی شدهاند و حتی با خواب کمتر از معمول هم دادهٔ کافی ثبت میشود. در موارد نادر که داده ناکافی باشد، بر اساس صلاحدید پزشک، تکرار تست یا استفاده از کمکهای رفتاری/دارویی سبک مطرح میشود.
چند ساعت باید در مرکز بمانم؟
معمولاً از حدود ۹–۱۰ شب تا ۶–۷ صبح روز بعد. برای MSLT (آزمون چرت روز بعد)، همان روز تا عصر در مرکز میمانید.
آیا میتوانم به پهلو یا روی شکم بخوابم؟
بله. تکنسین کابلها را طوری مدیریت میکند که در هر وضعیتی بتوانید بخوابید. اگر موقعیت خاصی خروپف/وقفه را بدتر میکند، همان وضعیتها اتفاقاً برای تشخیص ارزشمندند.
آیا باید مو و صورت را خاص آماده کنم؟
بله: موها را شب تست تمیز و بدون ژل/روغن نگه دارید. صورت، قفسهٔ سینه و پاها فاقد کرم و روغن باشند تا الکترودها خوب بچسبند. ریش و سبیل اشکال ندارد، ولی اگر خیلی پرپشت است ممکن است جای چسب محدود شود—تکنسین راهحل دارد.
شب تست قهوه یا چای میتوانم بخورم؟
از بعدازظهر به بعد، کافئین مصرف نکنید (قهوه، چای پررنگ، نوشابههای انرژیزا، شکلات تلخ زیاد). کافئین مراحل خواب را بههم میزند و نتایج را مخدوش میکند.
الکل کمک میکند زودتر بخوابم؟
الکل ممکن است شروع خواب را سادهتر کند اما کیفیت خواب را خراب میکند (پارگیهای مکرر خواب، افت اکسیژن بیشتر). شب تست اکیداً ممنوع است.
داروهای معمولم را مصرف کنم؟
معمولاً بله؛ مگر اینکه قرار است فردای PSG، MSLT انجام شود یا داروی خاصی مراحل خواب را شدیداً تغییر دهد. در وقت تعیین نوبت فهرست داروها را اعلام کنید تا دقیق راهنمایی شوید.
میتوانم قرص خواب (مثل زولپیدم) یا ملاتونین بخورم؟
فقط با تجویز پزشکِ خواب. برای برخی بیماران بیخواب، دوز پایین و هدفمند میتواند کمک کند؛ ولی مصرف خودسرانه ممکن است معماری خواب را تغییر دهد و تشخیص را سخت کند—خصوصاً اگر قرار است MSLT انجام شود.
آیا میتوانم زودتر از موعد، چرت بزنم؟
روز تست از چرت روزانه پرهیز کنید؛ مخصوصاً اگر MSLT در برنامه است. چرت میتواند نتیجهٔ نهفتگی خواب را تغییر دهد.
آیا تست خواب برای تشخیص «آپنهٔ خواب» کافی است؟
PSG در مرکز استاندارد طلایی است. HSAT (خانگی) برای بزرگسالان بدون پیچیدگی و با احتمال بالای آپنهٔ متوسط/شدید مفید است. اگر HSAT منفی شد ولی علائم قوی باقی ماند، باید PSG انجام شود.
در HSAT (تست خواب خانگی) اگر سیمها درخواب جابهجا شوند چه میشود؟
بخشهایی از سیگنال ممکن است از دست برود. الگوریتمها بسیاری از خطاها را جبران میکنند؛ با این حال اگر داده ناکافی باشد، ممکن است تکرار رایگان/با تخفیف یا ارجاع به PSG مرکز پیشنهاد شود—به سیاست هر مرکز بستگی دارد.
«اثر شب اول» یعنی چه؟
بعضیها اولین شب در محیط غیربومی کمی سبکتر میخوابند؛ بااینحال برای تشخیص آپنهٔ خواب معمولاً دادهٔ همان شب کافی است. اگر بهخاطر این اثر، پارامترها غیراطمینان باشند، پزشک تکرار مطالعه را در نظر میگیرد.
شاخص AHI دقیقاً چیست و درجهبندیها چگونهاند؟
AHI تعداد آپنه/هیپوپنه در هر ساعت خواب:خفیف: ۵ تا <۱۵متوسط: ۱۵ تا <۳۰شدید: ≥۳۰پزشک علاوه بر AHI، به ODI (افتهای اکسیژن)، RDI (رویدادهای محدودیت جریان + میکروبیداری)، زمان با SpO₂<90%، شاخص حرکت پا (PLMI) و نسبتهای REM/N3 هم نگاه میکند تا تصمیم درمانی دقیق بگیرد.
چرا گاهی AHI شببهشب تغییر میکند؟
وضعیت خواب (طاقباز/پهلو)، مقدار خواب REM، مصرف الکل/دارو، حساسیت بینی و احتقان، حتی خستگی روز قبل میتوانند شدت را تغییر دهند. این «نوسان شبانه» شناختهشده است؛ به همین دلیل تفسیر فقط با تکیه بر یک عدد AHI کار درستی نیست.
آیا «پوشیدنیها» (ساعت هوشمند، حلقهها) جای PSG را میگیرند؟
خیر. برای پیگیری سبک زندگی خوباند، اما مرحلهبندی دقیق خواب و رویدادهای تنفسی را مثل PSG ثبت نمیکنند.
اگر ابزار هوشمند پوشیدنی شما «آپنه را بالا نشان داده»، برای تأیید/رد نیاز به تست رسمی دارید.
آیا تست خواب برای بیخوابی هم لازم است؟
در بیخوابی مزمن بدون علامت هشدار معمولاً نه؛ درمان خط اول، CBT-I است. اگر شک به آپنهٔ خواب، PLMD یا RBD دارید، آنوقت PSG کمککننده است.
PLMD و RLS چه فرقی دارند و چرا PSG لازم میشود؟
RLS شکایتِ «میل مقاومتناپذیر به حرکت پاها هنگام استراحت» است (اغلب عصر/شب). PLMD رویدادهای حرکتی تکراری در خواب است که در PSG اندازهگیری میشود. RLS میتواند بدون PLMD باشد و بالعکس. اگر بیداریهای مکرر دارید، PSG به تعیین نقش PLMD کمک میکند.
RBD (اختلال رفتار خواب REM) چیست و چرا «ویدئو-PSG» میخواهد؟
در RBD «فلج طبیعی عضلاتِ REM» از بین میرود و فرد رؤیا را «بازی میکند» (مشتزنی، لگد، فریاد). PSG همراه ویدئو برای ثبت حرکات و EMG چانه/اندامها ضروری است. اگر فیلمی از خانه دارید، همراه بیاورید.
تشنج شبانه با پاراسمُنیها چگونه افتراق داده میشود؟
الگوی EEG، رفتار و طول هر اپیزود، زمان وقوع نسبت به مراحل خواب و پاسخ به بیدارکردن کمک میکند. در شک به صرع، ممکن است EEG توسعهیافته یا مانیتورینگ طولانیمدت لازم شود.
آیا کودکان هم باید PSG بدهند؟
بله، وقتی یکی یا تعدادی از این علائم را دارند: خروپف، مکثهای تنفسی، خواب بیقرار، رشد ناکافی، پرتحرکی/کاهش تمرکز روزانه. آستانههای غیرطبیعی در کودکان پایینتر از بزرگسالان است و تفسیر کودکمحور انجام میشود.
تست خواب در بارداری چطور؟
بارداری خطر آپنهٔ خواب را افزایش میدهد (بهویژه سهماههٔ سوم). PSG بیخطر است و در صورت تشخیص، درمان محافظهکارانه و PAP امن محسوب میشود. درمان مؤثر میتواند فشارخون و کیفیت خواب را بهبود دهد.
سالمندان و تست خواب؟
در سالمندان آپنهٔ خواب شایعتر است؛ گاهی علائم «تیپیک» کمتر است (بهجای خوابآلودگی، افت شناختی یا فشار خون مقاوم). PSG با تنظیمات مناسب سن، انجام میشود و تحمل PAP معمولاً خوب است.
بیماریهای قلبی-ریوی و چاقی مُفرط چه؟
در این گروهها PSG در مرکز بر HSAT ارجح است، چون ممکن است هیپوونتیلاسیون، Cheyne–Stokes یا اختلالات پیچیدهٔ تنفسی مطرح باشند. درمان باید با دقت و گاهی با Bilevel PAP انجام شود.
ضربانساز قلب/دستگاههای کاشتنی دارم—مشکلی هست؟
خیر. PSG تداخلی با آنها ندارد. اگر MRI-نامطابق یا ایمپلنت خاص دارید، صرفاً اطلاع دهید تا جای سنسورها و ایمنی بررسی شود.
آلرژی به چسب دارم؟
چسبهای هایپوآلرژن موجود است. اگر سابقهٔ واکنش پوستی دارید حتماً از قبل بگویید تا آمادهسازی جایگزین انجام شود.
آیا تب، سرماخوردگی یا احتقان بینی تست را خراب میکند؟
میتواند شدتِ خروپف/رویدادها را موقتاً تغییر دهد. اگر علائم حاد دارید، بهتر است زمان تست را جابهجا کنیم تا نتیجهٔ «نمایندهٔ حالت معمول» شما باشد.
نتیجهٔ تست چه زمانی آماده میشود؟
پس از «امتیازدهی استاندارد» توسط تکنسین و بازبینی پزشک، گزارش کامل با تفسیر بالینی ارائه میشود. بسته به حجم مرکز، از یکی دو روز تا حدود یک هفته.
در گزارش، «RERA» و «RDI» یعنی چه؟
RERA بیداریهای مرتبط با افزایش تلاش تنفسیاند که ممکن است معیار هیپوپنه را پر نکنند، اما کیفیت خواب را میکاهند. RDI = (آپنه + هیپوپنه + RERA) بر ساعت خواب؛ گاهی RDI بالاست ولی AHI نه—در تصمیم درمانی مؤثر است.
«Arousal Index» بالا یعنی چه؟
شاخص میکروبیداریها در هر ساعت خواب. افزایش آن—حتی با AHI پایین—میتواند علت خواب غیرطراوتبخش باشد و به جستجوی علت (تنفسی، درد، حرکت پا، ریفلاکس، صدا/نور محیطی) هدایت کند.
اگر آپنهٔ خواب خفیف باشد، همیشه CPAP لازم است؟
نه. در خفیف، بسته به علائم، کاهش وزن، پوزیشنتراپی، وسیلهٔ دهانی (MAD)، درمان آلرژی بینی، و اصلاح سبک زندگی میتوانند نخستین انتخاب باشند. اگر علائم باقی بماند یا comorbidity داریم، PAP مطرح میشود.
«تیتراسیون CPAP» چیست؟
در شب تیتراسیون، فشار دستگاه پلهپله تنظیم میشود تا وقفهها و افتهای اکسیژن حذف شوند. گاهی در مطالعهٔ Split-Night، نیمهٔ اول تشخیصی و نیمهٔ دوم تیتراسیون انجام میشود—وقتی شواهدِ آپنهٔ شدید خیلی زود واضح شود.
آیا میتوانم از همان شب اول CPAP بگیرم؟
اگر معیارهای Split-Night فراهم شود—بله، نیمهٔ دوم شب ماسک میگذاریم و فشار را تنظیم میکنیم. در غیر این صورت، پس از گزارش تشخیصی برای تیتراسیون یا Auto-PAP تصمیم میگیریم.
اگر تحمل ماسک CPAP سخت بود چه کنم؟
مدل و سایز ماسک را عوض کنید (نوزال، فولفیس، پد ژلی).رطوبتدهی (Humidifier) را فعال کنید.Ramp را تنظیم کنید تا فشار آرام بالا برود.حساسیت بینی/رفلاکس را درمان کنید.با تمرینهای کوتاهِ زمانِ بیداری به صورت مرحلهای خو بگیرید.در صورت تداوم مشکل، ارزیابی مجدد برای MAD یا گزینههای دیگر.
آیا جراحی میتواند جایگزین CPAP باشد؟
برای همه نه؛ اما در موارد انتخابشده (انسداد واضح آناتومیک، عدمتحمل PAP، یا BMI خاص) ارجاع به تیم جراحی یا جراحیهای عملکردی راههوایی مدنظر است.
تصمیم چندرشتهای است.وسیلهٔ دهانی (MAD) واقعاً مؤثر است؟
برای OSA خفیف تا متوسط، در دستهای باتجربه و با تنظیم مرحلهای، میتواند علائم و AHI را بهبود دهد. نیاز به PSG/HSAT پیگیری برای اطمینان از اثربخشی دارد.
آیا با «دیویِیت بینی» یا پولیپ، PSG دقیق است؟
بله، اما گرفتگی بینی میتواند رویدادها را تشدید کند. درمان پولیپ/رینیت و استفاده از اسپریهای مناسب میتواند تحمل CPAP و کیفیت خواب را بهتر کند.
آیا خروپف بدون آپنه هم نیاز به درمان دارد؟
اگر AHI طبیعی باشد ولی خروپف آزاردهنده، گزینهها شامل اصلاح سبک زندگی، درمان گرفتگی بینی، پوزیشنتراپی، وسایل دهانی و برخی روشهای جراحی انتخابشده است. ابتدا علل قابلدرمان را برطرف کنید.
چرا بعضی شبها بدتر «طاقباز» هستم؟
راههوایی در وضعیت طاقباز فروکش بیشتری دارد. در OSA وضعیتی، پوزیشنتراپی (بالشهای مخصوص/لوازم پوشیدنی) مؤثر است. در PSG مشخص میکنیم که آیا مشکل شما «وضعیتی» است یا نه.
آیا آپنهٔ خواب باعث فشار خون یا دیابت میشود؟
با فشار خونِ مقاوم، آریتمی، سکتهٔ مغزی و مقاومت انسولینی ارتباط دارد. درمان مؤثر میتواند فشار خون، خلق، تمرکز، و عملکرد روزانه را بهبود دهد.
آیا آپنهٔ خواب باعث سردرد صبحگاهی میشود؟
بله؛ بهویژه با افت اکسیژن شبانه. درمان OSA سردردهای صبحگاهی را معمولاً کاهش میدهد.
اختلالات ریتم شبانهروزی (جغد شب/خواب شیفتی) با PSG تشخیص داده میشوند؟
PSG ممکن است طبیعی باشد. برای این اختلالات، شرححال، اکتیگرافی، دفترچهٔ خواب و ارزیابی نور/عادات اهمیت بیشتری دارند. درمان مبتنی بر زمانبندی خواب، نوردرمانی و گاهی ملاتونین هدفمند است.
جمعبندی
منابع علمی (پس از ۲۰۲۰)
- AASM Scoring Manual, Version 3 (2023): قوانین امتیازدهی خواب و رویدادهای مرتبط؛ الزام اجرای نسخهٔ جدید در مراکز معتبر.
- Updated Protocols for MSLT/MWT (2021): پروتکلهای استاندارد ارزیابی خوابآلودگی و بیدارمانی در بزرگسالان.
- Clinical Use of Home Sleep Apnea Test – Updated AASM Position Statement (2025): معیارهای مناسب/نامناسب بودن HSAT در بزرگسالان بدون پیچیدگی.
- ICSD-3-TR (2023) و مرور تشخیصی RBD (2023): بهروزرسانی معیارهای اختلالات خواب و تأکید بر ازبینرفتن آتونىِ REM در RBD.
- AASM Guideline – Behavioral & Psychological Treatments for Chronic Insomnia (2021): جایگاه CBT-I بهعنوان درمان خط اول.
- AASM CPG – Treatment of RLS/PLMD (2024): تأکید بر نقش PSG در افتراق و ارزیابی همابتلاییها.
- Pitfalls of AHI Severity Grading in OSA (2022) و پژوهش ۲۰۲3 دربارهٔ تغییرپذیری شببهشبِ AHI: چارچوب شدت (۵/۱۵/۳۰) و محدودیتهای AHI بهتنهایی.
- Systematic Review (2024) on Actigraphy-based Sleep Staging: کارایی نسبی اکتیگرافی در مقایسه با PSG و محدودیتهای تشخیصی.
- AASM/Medscape Guideline Summaries (2025): مرور بهروزِ منابع AASM در تشخیص و درمان OSA و ارجاعهای جراحی.
این مقاله صرفاً آموزشی است و جایگزین ویزیت پزشکی نیست؛ تفسیر نتایج و تصمیم درمانی باید توسط پزشک متخصص خواب انجام شود.